日期:2019-02-18 11:05:58
一、皮肤颜色的观察:红(暗红)、黄、紫、白、黑
红:红细胞增多症(宫内缺氧,先心,双胎输血综合症龙凤胎除外,新生儿血占体重8%,接生时未断脐脐血流入胎儿多。)
黄:新生儿黄疸,败血症等。2-3天出现黄为生理性黄疸,24小时内出现黄为病理性黄疸。
紫:心肺疾病,窒息,低血糖等。
白:贫血,双胎输血综合症,脐带出血,内脏破裂出血,颅内出血。
黑:较少见肾上腺皮质激素异常。
皮肤:有杀菌作用。过期产儿多脱皮;梅毒儿手心、脚心脱皮有泡;IUGR及过期产儿可见皲裂;中毒性红斑(足月儿多见)或者针尖样的粟粒,数周后消失,血管扩张性火焰斑,这些均属正常。
二、呼吸:节律,频率,有无哼声、吸凹。正常呼吸40-60次/分。
引起呼吸困难的疾病主要有吸肺,湿肺,RDS等。三者之间可通过胸片进行鉴别。
吸肺可分为羊水吸入综合症和胎粪吸入综合症,羊水吸入综合症指羊水未被污染,常有一过性的呼吸困难或青紫,症状轻,预后好。胎粪吸入综合症指羊水被胎粪污染,常表现为出生后不久即出现呼吸困难,青紫明显,严重者伴呻吟。
湿肺:由于肺内液体积聚引起,是一种自限性疾病。出生时呼吸大多正常,约2-5小时后出现呼吸急促,每分钟60-80次以上,有时可达100次以上,唇周青紫,但反应正常,哭声响,吃奶不受影响。症状较重者,青紫明显,反应差,呻吟,不吃不哭,体温正常,肺部呼吸音减低或出现粗湿罗音。
新生儿呼吸窘迫综合症(RDS):因缺乏肺表面活性物质引起的呼吸窘迫症,表现为进行性呼吸困难,伴呻吟,面色青灰供氧不能使之减轻。
吸肺的处理:1保暖。2供氧。3促进呼吸道分泌物稀释及排出。4抗炎治疗。
湿肺的处理:轻症者无需特别处理,24小时后病情自动好转。
RDS处理:除吸肺处理外可用肺表面活性物质(PS)气管内滴入,预防剂量100mg/kg/次,1.5ml=120mg,治疗剂量为200mg/kg/次。
呼吸暂停:呼吸停止20秒以上或短于20秒而伴发绀或突发明显的苍白及肌张力减退或心率过缓小于100次/分,早产儿多见(小于30周),高峰出现在生后一周。
原因主要有:1早产,感染(败血症、NEC),代谢性疾病,低血糖。
2呼吸系统疾病(RDS、肺炎、肺不张)。
3循环系统疾病:PDA,贫血。
4神经系统疾病:惊厥,颅内出血。
5不稳定体温。
处理:托背、轻弹足底、氧疗,对反复发作的呼吸暂停给予药物治疗(纳络酮、氨茶碱)。
三、循环系统:杂音,青紫。正常心率:120~160次/分
一般情况Ⅱ级以下为生理性杂音。Ⅱ级以上为病理性杂音,如有舒张期杂音多为病理性杂音。
非青紫性心脏病有左向右分流:PDA,室间隔缺损,右心发育不良综合症,主动脉缩窄。
青紫性心脏病有右向左分流:肺动脉瓣闭锁、狭窄,完全性大动脉转位,三尖瓣闭锁,法四(室间隔缺损,肺动脉口狭窄,主动脉骑跨和右心室肥厚),完全性肺静脉异位引流。
处理:氧疗,手术。
四、消化系统:呕吐,大便。
呕吐:生理性和病理性区别。
生理性呕吐:新生儿贲门括约肌比较松弛,胃容量小,胃呈横位,同时新生儿口腔及咽部狭小,一次吸入乳汁过多而来不及吞咽易引起呛咳和呕吐。
病理性呕吐由于:1消化道疾病,多为外科因素所致。
2消化系统外的感染性疾病,多为呼吸系统感染阵咳后呕吐。
3中枢神经系统疾病,如脑膜炎、脑水肿等。
4代谢性疾病,如代谢性酸中毒、糖尿病酸中毒等。
5各种中毒,如食物中毒,药物反应等。
6其他,如喂养不当亦引起呕吐。
呕吐患儿在喂养时应避免患儿大声哭闹,以防吞入空气,新生儿胃容量小,奶量以少量多次为宜,喂奶后将婴儿竖抱起,轻拍背部。尽量使患儿保持安静,喂奶后取头高脚低右侧卧位。
呕吐的患儿应注意观察呕吐的性质,次数,量以及与喂奶的关系,间歇的时间及伴随症状。(吃进就吐说明食道有异常或贲门异常,餐后半小时呕吐明显且呕吐物不含胆汁说明幽门异常,吐黄绿色胆汁、粪汁且大便少说明有梗阻,生后3-4天出现呕吐说明巨结肠、肠旋转不良可能。
呕吐患儿的处理:
1、患儿呕吐时,迅速清理呕吐物及被污染的衣服、床单等,尽量使患儿舒适。
2、密切观察呕吐情况:
(1)呕吐方式:喷射性或非喷射性、持续性或间歇性。
(2)呕吐物性质:胃内容物,含有胆汁或带血,含粪便等。
(3)呕吐次数及量。
(4)呕吐距进食的时间或喂食的时间。
(5)呕吐并发症状:有无发热,腹痛,头痛,惊厥等。
(6)体征:神志意识,精神状态,面部表情,有无脱水征,脑膜刺激征及心肺异常。腹部检查(蠕动波,肠型,包块,压痛,肠鸣音亢进或消失),肛门指检等。
3、保证营养与水分:长期呕吐尤其要注意保证营养与水分。严重呕吐者应静脉补液纠正水、电解质紊乱。
4、抬高床头,头侧向一侧。喂奶时,奶液温度适合,喂哺速度不应过快,喂奶后将患儿竖抱起,轻拍其背部,尽量使患儿保持安静。
5、防止窒息,呕吐患儿应给予侧卧位。呕吐后及时清除口腔、鼻腔内呕吐物,保持呼吸道通畅。若发现患儿窒息,应将小儿头朝下,拍其背部,用吸引器吸去口、鼻腔内呕吐物、分泌物,使呼吸道通畅,然后给予吸氧。
新生儿大便观察
1、出生第一天大便呈墨绿色(胎粪);
2、吃母乳的大便次数多、薄、不成形、水样、蛋黄色;
3、吃奶粉的大便:黄色、成形;
4、消化道出血的大便:果酱色或黑色;
5、不消化的大便:大便中有奶块或翠绿色;
6、肠道感染的大便:粘冻样、有臭味。
新生儿小便观察
正常新生儿:24小时内95%新生儿有尿;48小时内100%新生儿有尿。
若母有糖尿病、羊水过少、产前B超示多囊肾或新生儿有泌尿道畸形、窒息、败血症等,须观察新生儿的小便情况及尿量。
五、体温:体温过高、低体温
婴儿正常体温为360C~37.50C。
当体温超过此范围时即称为发热,发热可两种:1非感染性发热:新生儿脱水热,捂盖过多。2感染性发热:各种病原体引起的感染。
处理原则:应以物理降温为主。如果体温稍高于正常值时,可适当降低环境温度或松解包被,免加热,多补充水分后体温便可降至正常。如果体温超过38.50C时可给予温水沐浴(水温340C)后加喂糖水并查找原因,半小时后复测体温。同时要加强基础护理,勤换内衣,保持皮肤清洁。根据病情每4小时测体温一次。凡有哭吵,烦躁不安,拒食,嗜睡和痉挛等异常表现时及时通知医生。
低体温:1身体受寒冷刺激。2新生儿肝脏储存的糖原量很少。3疾病影响:新生儿败血症、肺炎等。
处理原则:最主要的是复温。一般都主张逐渐复温,体温越低复温越应谨慎。在复温过程中应补充热量,限制液体入量,纠正酸中毒和微循环障碍以及用抗生素预防感染。
暖箱操作
适应症
1、凡出生体重在2000g以下者。
2、异常新生儿,如新生儿硬肿症、体温不升者。
3、保护性隔离。
操作准备
1、暖箱先用消毒液擦拭干净。
2、接通电源检查暖箱各项显示是否正常。
3、铺好床垫注意棉垫不可堵塞床四周空隙。
4、预热在加水管内加蒸馏水至上端标准线,接通电源,分别调节箱内的温度和湿度。
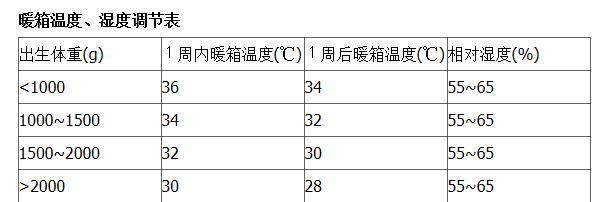
5、箱温、湿度调节的参考(见下表)
操作要点
1、各种操作集中进行,除称体重外,一般护理操作均需在暖箱内进行。操作前均需清洗双手。
2、密切观察箱温,如暖箱发出报警信号,应立即寻找原因及时处理。正常每2~4h记录一次箱温,交接班时要交清暖箱的实际温度。
3、按患儿的体重标准来调节箱温。并注意观察体温、体重和胃纳情况。
4、每日清洁暖箱一次。
5、体重低于1000g者,箱内一切布类用物全部要高压蒸汽消毒。
6、新生儿出箱后,先切断电源,暖箱用消毒液擦拭,并用紫外线照射30min,保持清洁干燥,备用。
7、注意安全,暖箱位置不应放在取暖器,排风器,风口,及阳光直射处。
出箱条件
1、体重在2000g左右,一般情况良好者。
2、室温维持在24~26℃时,在不加热的暖箱中,也能维持正常体温。
3、每2h喂奶1次(奶量能按要求完成),情况良好,体重继续上升者,虽然体重还未到2000g也可出暖箱。
婴儿液量的计算
一个2kg婴儿需用以下药该如何计算:
青霉素(80万u)5~10万u/kg/日,抽生理盐水4ml注入青霉素瓶内,即稀释成每ml20万u,该2kg婴儿可用0.5-1ml/日。
安奇(0.6g)30mg/kg/次,抽生理盐水6ml注入瓶内,即稀释成每ml100mg,该2kg婴儿可用0.6ml/次。
速尿(20mg/2ml)1mg/kg/次,用5ml针筒将每支2ml速尿抽入,再抽生理盐水3ml,即每ml药液含4mg速尿,该2kg婴儿可用0.5ml/次。
鲁米那(0.1g)5~10mg/kg/次,如果是静脉推注,抽生理盐水5ml注入瓶内,即稀释成每ml20mg,该2kg婴儿可用0.5~1ml/次。如果是肌肉注射,抽生理盐水2ml注入瓶内,即稀释成每ml50mg,该2kg婴儿可用0.2~0.4ml/次。
多巴胺(20mg/2ml)如果用于扩血管150~300ug/kg/小时,用10ml针筒将每支2ml多巴胺中抽1ml,再抽生理盐水9ml,即每ml药液含1mg(1000ug)多巴胺,该2kg婴儿可用0.3~0.6ml。如果用于升血压600ug/kg/小时,用10ml针筒将每支2ml多巴胺中抽1ml,再抽生理盐水9ml,即每ml药液含1mg(1000ug)多巴胺,该2kg婴儿可用1.2ml。
氨茶碱(0.25g/10ml)首剂4~6mg/kg,维持量减半,用5ml针筒将每支10ml氨茶碱中抽1ml,再抽生理盐水4ml,即每ml药液含5mg氨茶碱,该2kg婴儿首剂可用1.6~2.4ml,维持量0.8~1.2ml。
青霉素皮试液配制:
青霉素(80万u)+生理盐水4ml,即每ml含20万u;
用1ml针筒抽0.1ml+生理盐水0.9ml,即每ml含2万u;
再用1ml针筒抽0.1ml+生理盐水0.9ml,即每ml含2000u;
再用1ml针筒抽0.1ml+生理盐水0.9ml,即每ml含200u。